Alergia al polen: Consejos de los especialistas de Alergología del Hospital de Jaén
16/05/2014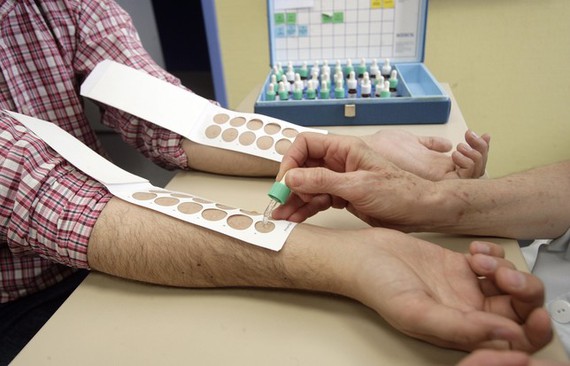
En los últimos 25 años ha existido un notable incremento de la prevalencia de las enfermedades alérgicas, de forma que actualmente afectan a alrededor de un 30% de la población en los países desarrollados, y probablemente dentro de dos décadas se alcances cifras de prevalencia próximas al 50%.
El término ‘enfermedad o patología alérgica' hace referencia a todo aquel proceso por el que una persona reconoce como extraña una sustancia denominada alérgeno, que no siendo nociva para la mayoría de la población, en éste desencadena una respuesta inadecuada o desproporcionada de su sistema inmunológico, originando una serie de síntomas característicos, que varía según el órgano afectado.
Los alérgenos que se asocian más frecuentemente a enfermedades alérgicas o atópicas son transportados por el aire (aeroalérgenos) y producen alergia en las vías respiratorias o en la conjuntiva, desencadenando rinitis, conjuntivitis y/o asma. Estos aeroalérgenos pueden ser:
- De exterior: pólenes (los más frecuentes en nuestra área: olivo y gramíneas) y esporas de hongos (más frecuente: Alternaria), que desencadenan sintomatología estacional, es decir, sólo cuando las concentraciones son elevadas.
- De interior: ácaros del polvo doméstico, productos biológicos de los animales (pelo, pluma, saliva, orina y caspa), cucaracha, esporas de hongos y ocupacionales (harinas, maderas, látex), que originan síntomas de carácter crónico.
Los alérgenos pueden también penetrar por vía digestiva (alimentos, fármacos, parásitos) o por inoculación (veneno de himenópteros, fármacos), dando lugar a sintomatología variada (urticaria, angioedema, vómitos, diarrea, rinoconjuntivitis, asma y/o anafilaxia).
Por último, los alérgenos pueden actuar por contacto con la piel, desencadenando patología cutánea.
CLASIFICACIÓN
Atendiendo al órgano afectado, la patología alérgica puede clasificarse básicamente en:
Alergia respiratoria:
- Rinoconjuntivitis alérgica
- Asma alérgico
- Asma ocupacional
- Neumonitis por hipersensibilidad
- Aspergillosis broncopulmonar alérgica
Alergia cutánea:
- Urticaria y angioedema
- Dermatitis atópica
- Dermatitis de contacto alérgica
Alergia digestiva:
- Esofagitis eosinofílica
Alergias especiales:
- Alergia a veneno de himenópteros (avispas y abejas)
- Alergia a látex
- Alergia a Anisakis simplex
- Alergia a Fármacos
- Alergia alimentaria
POLINOSIS
Dado que nos encontramos al inicio de la primavera, la época polínica por excelencia, en este capítulo nos centramos en ‘Rinoconjuntivitis y asma por hipersensibilidad o alergia a pólenes', englobadas en el término polinosis.
La polinosis afecta aproximadamente al 15% de la población, aumentando en jóvenes hasta un 30%.
La alergia al polen representa la causa más frecuente de rinoconjuntivitis y la segunda de asma bronquial.
En Jaén, la primera causa de polinosis es el olivo, seguido por las gramíneas. Así en 2 estudios multicéntricos de polinosis realizados en España (años 1995 y 2003), en Jaén el 97% de los alérgicos lo eran al polen de olivo.
Respecto a la cantidad de polen necesario para desencadenar síntomas en pacientes alérgicos, se ha demostrado que cantidades superiores a 50 granos de gramíneas por m3 de aire inducen una reactivación en la mayoría de los individuos alérgicos, pero para el polen de olivo se dispone de poca información. Según un estudio realizado en nuestra Unidad, se llego a la conclusión de que el umbral de reactivación es de 400 granos/m3; pero un estudio similar realizado en Ciudad Real los resultados fueron más bajos (153 granos/m3).
La cuantificación de los granos de polen es importante para prevenir a los pacientes de exposiciones elevadas a los alérgenos; siendo primordial el conocimiento de dicha cuantificación para su evitación.
El clima puede influir en los síntomas de la polinosis, siendo mínimos en los días de lluvia por un efecto de barrido atmosférico, así como en días nublados o sin viento, porque no se desplaza en condiciones. El tiempo cálido, seco y con viento indica mayor desplazamiento del polen, y en consecuencia, mayores síntomas alérgicos.
La polinosis está causada por una reacción alérgica frente a los pólenes, los cuáles penetran a través de las mucosas expuestas al aire (ojos, nariz y boca), desencadenando síntomas naso-culares y/o bronquiales. Así, la inflamación de la mucosa nasal, produce uno o más de los siguientes síntomas: congestión nasal, rinorrea ("agüilla"), estornudos o picor; y se suele asociar a conjuntivitis, manifestada por picor ocular, lagrimeo, edema y congestión de la conjuntiva. Si la inflamación ya afecta a los bronquios, aparece tos, dificultad para respirar o "ahogo", sensación de opresión torácica y "pitos".
La aparición de los síntomas enumerados anteriormente durante más de 2 estaciones polínicas, encontrándose sin síntomas el resto del año, nos hará sospechar de rinoconjuntivitis y/o asma por alergia a pólenes, que se confirmara fundamentalmente por la historia clínica y las pruebas cutáneas (prick-test).
En la historia clínica, se deberá observar una correlación entre la presentación de los síntomas, concentración atmosférica de pólenes y exposición a los mismos.
Respecto al prick-test consiste en el depósito en cara anterior del antebrazo de una gota de cada extracto alergénico que se sospecha, realizándose a continuación una pequeña escarificación sobre la piel. La lectura se realiza a los 15 minutos; si el paciente es alérgico frente a ese alérgeno, se forma una pápula o habón.
El diagnóstico puede precisar otras pruebas complementarias, como determinación sérica de IgE específica, espirometría o radiografía de senos paranasales o tórax, entre otras.
Una vez confirmado el diagnóstico, durante la época de polinización deberá seguir unas medidas de evitación y un tratamiento sintomático. El tratamiento farmacológico está basado principalmente en antihistamínicos y/o inhaladores, los cuáles estarán prescritos por su Alergólogo, que si procede le indicará el resto del año un tratamiento específico, la inmunoterapia. Ésta consiste en la administración gradual de dosis crecientes del material alergénico al que el paciente esta sensibilizado, por vía subcutánea o sublingual. Su objetivo es disminuir los síntomas en posteriores exposiciones al alérgeno causante, mejorando su calidad de vida. Es el único tratamiento etiológico de la enfermedad alérgica reconocido por la OMS, cumpliendo este año 100 años del inicio de su administración. Únicamente mediante la inmunoterapia se puede modificar el curso de la enfermedad alérgica.
MEDIDAS DE EVITACIÓN
- Durante la época de floración debe reducir las salidas al campo, especialmente los días con viento
- Debe evitar, en lo posible, el desplazamiento en vehículos de superficie, ya que las corrientes de aire producidas por la velocidad introducen mayor cantidad de polen en las vías respiratorias. En caso de precisar viajar lo hará con las ventanillas del coche subidas.
- Es conveniente utilizar gafas de sol
- La limpieza de la casa debe extremarse al máximo, siendo conveniente el uso de aspiradora. Evitará alfombras y moquetas en la habitación
- Antes de acostarse humedecer el ambiente de la habitación, mediante pulverización con agua
- Deberá dormir con las ventanas cerradas y no emplear ventilador
- Como lugar de esparcimiento es preferible la playa al campo
BIBLIOGRAFÍA
- A. Peláez Hernández. I.J. Dávila González. Tratado de Alergología. 2007.
- J.V. Brasó Aznar. G. Jorro Martínez. Manual de Alergia Clínica. 2003.
- Subiza J, Feo Brito F, Pola et al. Pólenes alergénicos y polinosis en 12 ciudades españolas. Rev Esp Alergol Inmunol Clinic 1998; 13: 45-63.
- Feo Brito F. Aerobiología y polinosis por Oleáceas. Rev Esp Alergol Inmunol Clinic 2003; 18: 19-23.
- Florido JF, González P, Saenz de San Pedro B et al. High levels of Olea europea pollen and relation with clinical findings. Int Arch Allergy Immunol 1999; 119: 133-7.
PÁGINAS WEB DE INTERÉS
- www.seaic.org
- www.alergosur.com
Blanca Saenz de San Pedro Morera
Responsable de la Unidad de Alergología
U.G.C. de Laboratorio y Alergia
Complejo Hospitalario de Jaén
Fuente: Complejo Hospitalario de Jaén

















